PD-1用多久?PD-1与PD-L1有何区别?一文搞清
1893年,美国纽约骨科医生William Coley意外发现术后化脓性链球菌感染竟使肉瘤患者的肿瘤神奇地消退了,于是他开始不断探究其发生的原理,从此揭开了肿瘤免疫治疗的序幕,而William Coley医生也被后人尊称为“肿瘤免疫疗法之父”。
经过了百年多的发展,免疫治疗已成为肿瘤患者最重要的治疗方式之一,市面上也有十余款不同的免疫治疗药物“争奇斗艳”。在免疫治疗时代,我们应该更加了解免疫治疗,知己知彼方能百战不殆。
为此,我们从免疫治疗中选取了最常见、适用范围最广、应用最成熟的PD-1/PD-L1单抗进行介绍,以小见大来整体了解一下免疫治疗。
我们人体具有一套完整的自我防护系统称为免疫系统,它可以帮助我们抵御外来病原体的入侵,也会在我们自身的细胞出现问题时及时发现并将其清理,对于癌细胞也同样如此。也就是说,我们机体是具备自我消杀肿瘤的能力的。那为什么肿瘤还会在体内肆意生长呢?是免疫系统的杀灭能力不足吗?
显然不是,我们的免疫细胞T细胞是完全有实力消灭肿瘤细胞的,但肿瘤细胞实在是太狡猾了,它不仅会隐藏自己,让可以清除它的T细胞很难发现它,还会让T细胞停止脚步不要再追击它。因此,想要让我们自身的免疫系统来杀灭肿瘤细胞就有不同的思路可选,一是让T细胞重新找出肿瘤细胞(CAR-T疗法);二是让T细胞不受阻碍全力追击肿瘤细胞(免疫检查点抑制剂)。
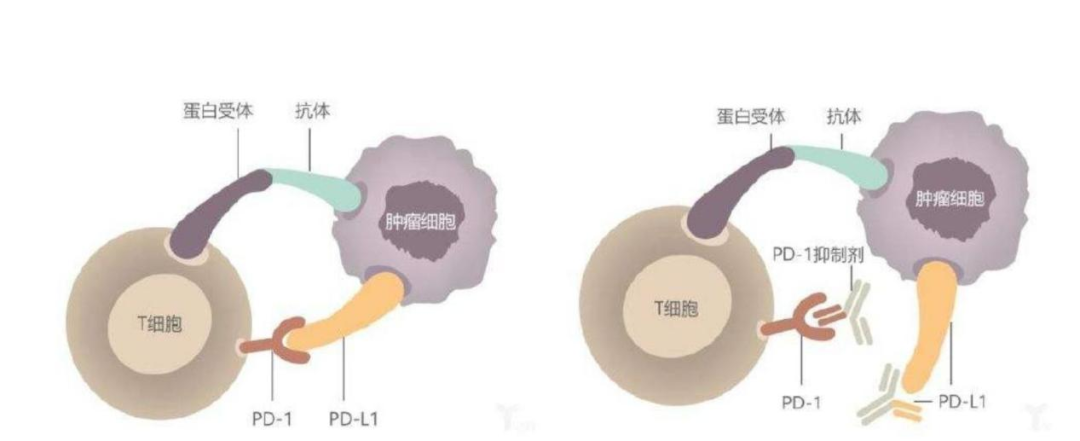
免疫检查点是指在免疫细胞上表达、能调节免疫激活程度的一系列分子,可以认为是免疫细胞的刹车系统。当我们系统激活后,免疫细胞开始执行消杀任务,但为了让它们的活化水平保持在正常范围,让车不要开得太快造成不必要的伤亡,就需要不时踩一下刹车来控制一下。但肿瘤细胞恰好利用了免疫检查点,让免疫细胞彻底刹车,不再前行。为了让车(免疫细胞)重新出发,就要抑制免疫检查点的“刹车”行为。
PD-1(抗程序性死亡蛋白1)和CTLA-4(细胞毒性T淋巴细胞相关蛋白4)等就是我们目前已经发现的免疫检查点。而在肿瘤细胞中也存在一些蛋白可以与免疫检查点蛋白结合,而两者结合的结果就是导致T细胞刹车(失去攻击癌细胞的能力),而在癌细胞上与T细胞上的PD-1结合的正是PD-L1(程序性死亡受体-配体1)。因此,想要阻止PD-1与PD-L1结合就有了两种方法,一是阻止PD-1,二是阻止PD-L1,这就是我们目前在肿瘤免疫治疗中使用最广的PD-1抑制剂和PD-L1抑制剂。
以肺癌治疗为例,在“后化疗时代”我国患者共经历了两次治疗的分水岭,第一次是2005年国内上市了首款靶向肿瘤治疗药物易瑞沙,使肿瘤的治疗出现巨变;第二次自然就是2018年起免疫抑制剂在国内的获批,而这次改变直接让肺癌的5年生存率提升了6倍(化疗时期的历史数据:5年生存率大约为5%;免疫治疗单药的一线数据:根据目前研究5年生存率约为30%)。
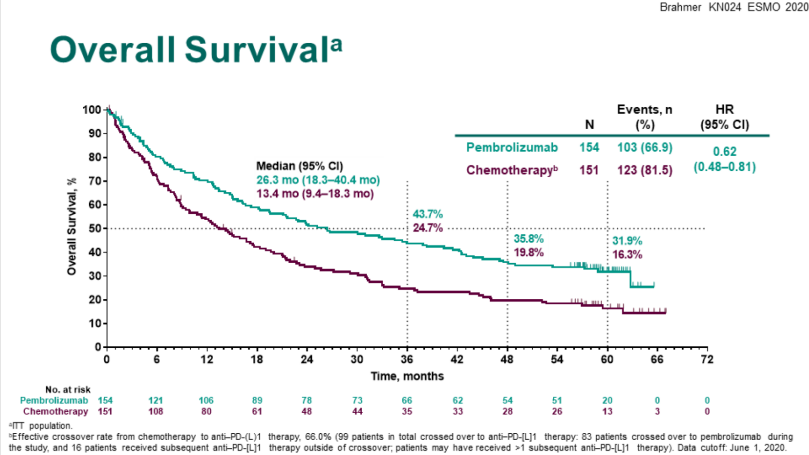
以研究帕博利珠单抗单抗的KEYNOTE-024研究为例,305位PD-L1高表达(TPS≥50%)且EGFR/ALK基因突变阴性的转移性非小细胞肺癌(NSCLC)患者按1:1分为帕博利珠单抗单药治疗组(200 mg Q3W)及化疗组。结果显示,帕博利珠单抗组5年OS率较化疗组提升近一倍(31.9%对16.3%),中位OS分别为26.3(28.3-40.4)个月对13.4(9.4-18.3)个月,HR 0.62(95% CI,0.48-0.81)。
可以看到,即使是在化疗技术明显提升的今天,免疫治疗相比于化疗的5年生存率依旧是翻倍提升的,可见免疫治疗惊人的治疗效果。
此外,例如KEYNOTE系列、IMpower系列和CheckMate系列等的多项研究都分别证实了免疫治疗与化疗联合、双免疫联合、免疫联合抗血管等不同的联合治疗方式也都能取得良好的治疗效果,并且可以用于一线、二线、辅助治疗、新辅助治疗等不同时期。
在恶性黑色素瘤的治疗中免疫治疗的效果则更为突出,《新英格兰医学》杂志上公布的一项双免疫联合(PD-1抑制剂联合CTLA-4抑制剂)可将恶性黑色素瘤的5年生存率由15%提升至50%以上。
根据PD-1/PD-L1抗肿瘤作用原理,抗肿瘤疗效具有广谱性,因此适应证是比较广泛的,临床上也可以看到很多种肿瘤可以从中获益。除了上文中提到的非小细胞肺癌和恶性黑色素瘤的患者,还有非常多的患者有机会接受免疫治疗。
目前PD-1/PD-L1抑制剂已批准用于:恶性黑色素瘤、非小细胞肺癌、肝癌、胃癌、肾癌、膀胱癌、头颈部肿瘤、霍奇金淋巴瘤、小细胞肺癌、食管癌、三阴性乳腺癌、宫颈癌、Merkel细胞癌以及所有微卫星高度不稳定(MSI-H)的实体瘤。
此外,在结直肠癌、鼻咽癌、卵巢癌、前列腺癌、子宫内膜癌、胶质瘤、神经内分泌肿瘤、恶性间皮瘤、非霍奇金淋巴瘤等其他多种实体瘤中,临床研究也显示出了鼓舞人心的疗效。因此,目前很多的临床研究都在不断扩充其适应证。
当然,即使是适应证相符也并非全部都适用于免疫治疗,在进行免疫治疗前还需考虑PD-L1表达等可影响免疫预后的生物标志物,再进行一个综合的评判后才能决定是否可以使用免疫治疗。
由于PD-1与PD-L1产品的作用原理基本相同,所以二者理论上在临床应用中的疗效与安全性也应该是相同的。在研究中由于缺乏头对头的比较研究,我们只能根据各研究数据汇总进行一个简单分析来评价两者的区别。从研究结果来看:PD-1单抗在总生存和无疾病进展方面要略优于PD-L1,两者在安全性方面没有明显区别。
简单来说,PD-1抑制剂与PD-L1抑制剂没有太大区别。
1、PD-L1表达水平
研究表明肿瘤细胞和肿瘤微环境中PD-L1的表达水平与PD-1/PD-L1抑制剂的疗效有关。一项大型Ⅲ期临床试验(KEYNOTE-042)结果显示,PD-1抑制剂帕博利珠单克隆抗体对于PD-L1阳性细胞比例≥50%、≥20%甚至≥1%的晚期或转移性NSCLC患者均有良好疗效,总生存期均较化学治疗组延长(HR分别=0.69、0.77、0.81,95%CI分别为0.56~0.85、0.64~0.92、0.71~0.93,P均<0.01)。
同时,也有研究者对此结论持有异议。Hellmann等将PD-1抑制剂和CTLA-4抑制剂联合用于伴高肿瘤突变负荷(TMB)的Ⅳ期或复发NSCLC患者,发现PD-L1阳性细胞比例<1%和≥1%的患者的1年无进展生存率差异无统计学意义。
不同研究结果存在差异考虑可能有以下几个方面原因:
①不同研究对免疫组织化学染色阳性的定义不同。染色强度、染色部位(细胞膜染色或细胞质染色)、背景细胞(单纯针对肿瘤细胞染色或包含肿瘤微环境中的非肿瘤细胞染色)等都会影响PD-L1阳性表达的细胞比例,从而影响PD-L1阳性与治疗获益的相关性。
②免疫组织化学染色中检测PD-L1表达的各种抗体敏感性有差异,可能影响研究结果。
③PD-L1的表达受信号通路、转录因子、表观遗传因素多种机制调控,通过靶向调节PD-L1的表达,可能会改善PD-1/PD-L1抑制剂的疗效。
④PD-L1的表达具有异质性,肿瘤多发转移患者的不同器官、同一器官的不同癌灶、同一肿瘤的不同部位都可能存在PD-L1表达异质性,因此,在1个时间点获取的部分肿瘤组织并不能全面反映患者PD-L1的表达水平。
⑤PD-1/PD-L1通路只是肿瘤免疫逃避机制的一部分,肿瘤细胞尚可通过其他机制抵抗免疫系统的杀伤。患者接受PD-1抑制剂治疗后,肿瘤会上调其他免疫检查点如T细胞免疫球蛋白黏蛋白分子-3 (TIM-3)以代偿PD-1信号通路的阻断,产生耐药性。这也解释了为何对PD-L1阳性的患者使用单一PD-1/PD-L1抑制剂未必有效,而联合不同的免疫治疗可以增加临床获益。
2、T淋巴细胞活化的肿瘤微环境
肿瘤浸润淋巴细胞(TIL)指浸润在肿瘤组织中的单个核免疫细胞。由TIL介导的抗肿瘤免疫会驱使肿瘤细胞上调自身和肿瘤微环境中PD-1/PD-L1的表达,抑制免疫反应,这一过程被称为肿瘤的适应性免疫抵抗。
研究发现,黑色素瘤细胞中PD-L1的表达水平与肿瘤微环境中CD4+ T淋巴细胞和CD8+T淋巴细胞的浸润程度有关,在PD-L1阳性的黑色素瘤标本中可以检测到γ干扰素的表达,而在PD-L1阴性标本中则检测不到该表达,提示TIL及其分泌的炎症因子能诱导PD-L1的表达。因此,若治疗前肿瘤微环境中有较多淋巴细胞浸润或免疫应答相关的炎症因子表达,则可上调PD-1/PD-L1的表达,使患者对PD-1/PD-L1抑制剂的敏感性增强。Dong等发现EGFR基因突变的NSCLC患者肿瘤微环境中缺乏CD8+ TIL,相关基因CD8A表达下调,免疫反应被抑制,对PD-1抑制剂治疗反应不如EGFR野生型患者。上述研究提示,通过调节TIL的密度或相关基因的表达可能有助于改善患者对PD-1抑制剂的敏感性。Mariathasan等发现部分转移性尿路上皮癌患者中存在TGF-β信号通路的激活并缺乏TIL,此类患者对PD-1/PD-L1抑制剂治疗反应不佳,其研究中的动物实验表明,同时应用TGF-β阻滞剂和PD-1/PD-L1抑制剂能显著增加瘤灶中浸润的CD8+细胞毒性T淋巴细胞和CD4+辅助T淋巴细胞,激活抗肿瘤免疫反应,促进肿瘤消退。
目前的研究多采用免疫组织化学染色CD3、CD4和CD8阳性细胞数来评估TIL的密度,但未区分TIL的亚群或表型,即未区分浸润的是效应T淋巴细胞还是耗竭T淋巴细胞。前者不表达PD-1、CTLA-4、淋巴细胞活化基因-3、TIM-3等共抑制分子,发挥正向免疫功能;后者常见于慢性感染或肿瘤,由于抗原持续刺激,细胞分泌IL-2、TNF、γ干扰素等细胞因子减少,并表达多种抑制性受体以限制免疫介导的病理损伤。对于哪种T淋巴细胞参与PD-1/PD-L1抑制剂治疗后的免疫激活,不同研究所得结论各异。有学者认为,PD-1/PD-L1的表达是适应性免疫抵抗的结果,所以PD-1+ TIL在一定程度上能反映先前存在的抗肿瘤免疫,且免疫检查点抑制剂主要针对耗竭T淋巴细胞,使其恢复抗肿瘤活性。有研究表明,PD-L1抑制剂只能使耗竭T淋巴细胞暂时获得部分效应T淋巴细胞的表型,但耗竭T淋巴细胞的转录组和表观遗传学特征有别于效应T淋巴细胞和记忆T淋巴细胞,使其失能状态无法被逆转。Yost等研究提示,PD-1抑制剂的疗效并非源于治疗前的耗竭T淋巴细胞恢复功能,而是依赖于不表达抑制性受体的效应T淋巴细胞克隆扩增。值得关注的是,TIL的表型并不能简单地根据PD-1表达与否而区别,T淋巴细胞功能耗竭的程度随着PD-1表达水平的不同而有所差异,而耗竭T淋巴细胞的失能程度不同,其被免疫检查点抑制剂重编程的潜能也不同。PD-1的表达存在空间和时间的差异,免疫组织化学染色结果不能反映整个肿瘤PD-1表达的全貌,也不能反映随后PD-1表达水平的变化,导致了研究结果的多样性和复杂性。
3、错配修复和微卫星
微卫星由重复的单核苷酸或多核苷酸序列串联而成,散在分布于人类基因组的编码区或非编码区,在DNA复制时容易发生错配。正常情况下,机体内存在错配修复机制,能识别并修复DNA复制过程中出现的错误,维持遗传物质的稳定性,抑制肿瘤的发生。当错配修复基因突变或表观遗传沉默引起错配修复缺陷(dMMR)时,细胞丧失碱基错配修复功能,造成突变累积,导致微卫星高不稳定(MSI-H),促进肿瘤的发生、发展。
dMMR可见于多种肿瘤,以子宫内膜癌、胃癌、结肠癌、卵巢癌较为常见。伴有dMMR导致MSI-H的肿瘤由于高TMB,肿瘤细胞表达的新抗原相应增多,更容易被免疫系统识别并激活抗肿瘤免疫。全外显子测序显示伴有dMMR的肿瘤平均有1782个体细胞突变和578个突变相关新抗原,而在错配修复功能正常(pMMR)的肿瘤中分别是73和21个。
在结直肠癌患者中,相比微卫星稳定(MSS)的患者,MSI-H患者体内多种参与Th1型免疫反应和记忆T淋巴细胞募集的细胞因子表达上调,TIL明显增多,而介导负性免疫调控的FoxP3+Treg在MSS患者与MSI-H患者间差异无统计学意义,提示MSI-H与抗肿瘤免疫增强有关。
大量研究证实dMMR和MSI-H对预测PD-1/PD-L1抑制剂的治疗反应有一定价值。在结直肠癌和NSCLC患者中均发现,伴有MSI-H或高TMB的患者接受PD-1抑制剂治疗后疗效更佳。基于前期临床试验结果,2017年FDA批准帕博利珠单克隆抗体用于治疗伴有MSI-H或dMMR的无法手术患者或转移性实体瘤患者,这是首个依据生物标志物划分适应证的抗肿瘤免疫疗法。然而,dMMR和MSI-H预测PD-1/PD-L1抑制剂的疗效尚有缺陷。有临床病例报道pMMR且MSS的晚期肿瘤患者应用PD-1抑制剂后仍有较好的疗效,提示影响PD-1/PD-L1抑制剂疗效的还有其他因素。可能的原因在于人类肿瘤dMMR的高度异质性,使MSI-H患者中微卫星不稳定的程度差异较大,导致dMMR与PD-1抑制剂疗效的关系变得复杂。来自癌症基因组图谱 TCGA的数据分析显示,相比错义突变,移码突变产生具有免疫原性的新抗原更多,增加微卫星不稳定的程度,进而影响免疫检查点抑制剂的疗效,提示不同的突变类型对微卫星不稳定程度的贡献不一。
4、TMB
TMB是指肿瘤基因组除去胚系突变后体细胞错义突变的总数,dMMR并非引起高TMB的唯一途径。Chalmers等分析了10万例人类癌症基因组,发现引起TMB明显增加的基因有48个,其中,DNA聚合酶ε基因突变、肿瘤蛋白P53突变等都会引起TMB和新抗原数目显著增加而未必伴有微卫星不稳定,且伴有上述基因突变的患者从PD-1/PD-L1抑制剂中获益更多。因此,MSS和高TMB在同一肿瘤患者身上可以共存,TMB可以作为独立于dMMR和MSI-H的疗效预测指标。高TMB与更高的治疗应答率、更好的预后有关。一项Ⅲ期临床试验对比了纳武单克隆抗体联合CTLA-4抑制剂治疗与化学治疗对晚期NSCLC的疗效,发现对于伴有高TMB的患者,联合免疫治疗组的无进展生存期较化学治疗组更长.
尽管大量研究证实了TMB对疗效的预测价值,但TMB是否能作为单因素筛选PD-1/PD-L1抑制剂的获益人群尚需商榷,原因如下:
①不同研究定义高TMB的临界值不同。
②不同肿瘤的基础突变率不同。研究发现,儿童肿瘤突变率较低,而肺癌、恶性黑色素瘤等与长期暴露于诱变剂(烟草、紫外线)有关的肿瘤有较高的突变率。罹患相同肿瘤的不同个体由于暴露于诱变剂程度的差异也可能产生不同的TMB。因此,对所有肿瘤采用相同的TMB临界值来判断是否能从免疫检查点抑制剂获益不甚合理。
③肿瘤内异质性(ITH)的影响不容忽视。在肿瘤初发阶段,单个细胞的突变经过克隆扩增传递到子细胞,随着肿瘤进展,在抗肿瘤治疗的选择压力下,一部分肿瘤细胞发生适应性突变,形成亚群。每个肿瘤细胞共有的突变称为克隆突变,而只存在于部分肿瘤细胞的突变称为亚克隆突变,形成ITH。高度ITH预示不良预后。McGranahan等发现,克隆突变产生的新抗原更易激活T淋巴细胞应答,含大量克隆突变的晚期NSCLC和黑色素瘤患者对免疫检查点抑制剂的敏感性升高,而具有高度ITH的肿瘤虽然伴有高TMB,在免疫检查点抑制剂治疗后也易出现疾病进展。这提示亚克隆突变相关抗原激活的T淋巴细胞应答仅特异性地针对肿瘤细胞中的亚群,不能靶向所有肿瘤细胞。因此,在用TMB解释PD-1/PD-L1抑制剂对不同患者的疗效差异时,应该同时考虑ITH。
④并非所有突变都能产生有效的、能被免疫系统识别的肿瘤新抗原,呈递于细胞表面的肽段仅部分具有免疫原性且能被识别并激活抗肿瘤免疫。虽然高TMB可能会形成更多有效的肿瘤抗原,但若抗原加工和呈递的任一环节发生基因突变,便无法激活免疫系统,使免疫治疗的作用受限。
5、肠道菌群
多项研究表明,机体抗肿瘤免疫的强度、肿瘤生长速度、对免疫治疗的敏感性与肠道微生物的组成密切相关。Gopalakrishnan等发现,肠道微生物的多样性与肿瘤患者的无进展生存期呈显著正相关。在初次使用PD-1/PD-L1抑制剂前后服用抗生素会缩短晚期肿瘤患者的无进展生存期和总生存期。相反,接受免疫治疗的同时口服某些共生菌如嗜黏蛋白阿克曼氏菌,可以增强PD-L1抑制剂的疗效,提示肠道菌群失调可能影响免疫检查点抑制剂的疗效。
Matson等收集了转移性黑色素瘤患者在接受免疫治疗之前的粪便标本,发现治疗敏感者的粪便中有丰富的长双歧杆菌、产气柯林斯菌、粪肠球菌,用这些患者的粪便重建无菌鼠的肠道菌群,能增强T淋巴细胞应答,改善免疫治疗的疗效。肠道共生菌能增强免疫治疗的敏感性,其可能与共生菌调节宿主抗肿瘤免疫有关。
Tanoue等从健康人的粪便中分离出由11种细菌组成的菌株联合体,发现这一菌株联合体能够诱导分泌γ干扰素的CD8+T淋巴细胞。Routy等发现嗜黏蛋白阿克曼氏菌能诱导树突状细胞分泌IL-12,促进CD4+T淋巴细胞募集到瘤灶。然而,也有研究发现应用抗生素反而增强了抗肿瘤免疫,抑制小鼠胰腺癌、结肠癌、黑色素瘤等肿瘤生长。
因此,肠道菌群对肿瘤免疫的影响尚存争议,可能原因如下:
①不同品系小鼠肠道菌群的构成不同,对免疫功能的影响也不同。
②不同种属的肠道菌群对机体免疫贡献不同,相互协同或拮抗以构成复杂的网络,对免疫系统的影响是综合作用的结果。
③不同研究中使用的抗生素不同,抗菌谱会随之变化。
④肠道菌群的组成随着宿主的年龄、营养状态、生活环境等因素改变而处于动态变化中,导致其对肿瘤免疫的影响也不同。
综上所述,PD-L1表达水平、TIL、dMMR和MSI-H、TMB、肠道共生菌分别从不同方面影响着PD-1/PD-L1抑制剂对肿瘤的疗效,各因素之间相互关联。dMMR引起的高TMB使肿瘤细胞更容易被免疫系统识别并激活抗肿瘤免疫,表现为肿瘤微环境中淋巴细胞浸润增加,炎症基因表达谱上调,在这种免疫压力下,肿瘤细胞发生适应性改变,诱导PD-1/PD-L1表达,进而提高其对PD-1/PD-L1抑制剂的敏感性。各因素互为补充,故联合应用多个疗效预测指标可能更有助于筛选出获益人群。值得注意的是,由于肿瘤间或肿瘤内的异质性、个体的遗传差异,临床实践中应考虑精准化个体疗效评价。
有传言说,如果没有疾病进展,用免疫有效果一定要满2年。但事实是否真的如此,却没有定论。
为此,一项名为CheckMate-153的Ⅲb/Ⅳ期临床研究,在接受免疫治疗满1年的晚期非小细胞肺癌(NSCLC)患者中进行了探索性分析,目的是评估O药治疗1年后,继续治疗和停药对疗效和安全性的影响。
结果发现:
①接受免疫治疗有效果,并且对于用了1年仍有持续疗效(无疾病进展)的患者来说,建议继续接受治疗。
②用PD-1抗体治疗,只能达到疾病稳定的患者,用满1年停药也无太大影响。
③部分患者接受O药治疗不到1年就发生疾病进展,之后也无太大继续治疗的必要。
从发现至今,免疫治疗经过了100多年的发展,在肿瘤治疗领域已逐渐趋向成熟,越来越多的研究证实PD-1/PD-L1等产品良好的治疗效果与安全性,并且在国家医保政策和各药厂慈善项目的加持下,PD-1/PD-L1产品一定会表现出更加旺盛的生命力,为更多患者带来治疗的希望!
经过了百年多的发展,免疫治疗已成为肿瘤患者最重要的治疗方式之一,市面上也有十余款不同的免疫治疗药物“争奇斗艳”。在免疫治疗时代,我们应该更加了解免疫治疗,知己知彼方能百战不殆。
为此,我们从免疫治疗中选取了最常见、适用范围最广、应用最成熟的PD-1/PD-L1单抗进行介绍,以小见大来整体了解一下免疫治疗。
一、什么是PD-1和PD-L1?
我们人体具有一套完整的自我防护系统称为免疫系统,它可以帮助我们抵御外来病原体的入侵,也会在我们自身的细胞出现问题时及时发现并将其清理,对于癌细胞也同样如此。也就是说,我们机体是具备自我消杀肿瘤的能力的。那为什么肿瘤还会在体内肆意生长呢?是免疫系统的杀灭能力不足吗?
显然不是,我们的免疫细胞T细胞是完全有实力消灭肿瘤细胞的,但肿瘤细胞实在是太狡猾了,它不仅会隐藏自己,让可以清除它的T细胞很难发现它,还会让T细胞停止脚步不要再追击它。因此,想要让我们自身的免疫系统来杀灭肿瘤细胞就有不同的思路可选,一是让T细胞重新找出肿瘤细胞(CAR-T疗法);二是让T细胞不受阻碍全力追击肿瘤细胞(免疫检查点抑制剂)。
免疫检查点是指在免疫细胞上表达、能调节免疫激活程度的一系列分子,可以认为是免疫细胞的刹车系统。当我们系统激活后,免疫细胞开始执行消杀任务,但为了让它们的活化水平保持在正常范围,让车不要开得太快造成不必要的伤亡,就需要不时踩一下刹车来控制一下。但肿瘤细胞恰好利用了免疫检查点,让免疫细胞彻底刹车,不再前行。为了让车(免疫细胞)重新出发,就要抑制免疫检查点的“刹车”行为。
PD-1(抗程序性死亡蛋白1)和CTLA-4(细胞毒性T淋巴细胞相关蛋白4)等就是我们目前已经发现的免疫检查点。而在肿瘤细胞中也存在一些蛋白可以与免疫检查点蛋白结合,而两者结合的结果就是导致T细胞刹车(失去攻击癌细胞的能力),而在癌细胞上与T细胞上的PD-1结合的正是PD-L1(程序性死亡受体-配体1)。因此,想要阻止PD-1与PD-L1结合就有了两种方法,一是阻止PD-1,二是阻止PD-L1,这就是我们目前在肿瘤免疫治疗中使用最广的PD-1抑制剂和PD-L1抑制剂。
二、PD-1/PD-L1抑制剂的疗效如何?
以肺癌治疗为例,在“后化疗时代”我国患者共经历了两次治疗的分水岭,第一次是2005年国内上市了首款靶向肿瘤治疗药物易瑞沙,使肿瘤的治疗出现巨变;第二次自然就是2018年起免疫抑制剂在国内的获批,而这次改变直接让肺癌的5年生存率提升了6倍(化疗时期的历史数据:5年生存率大约为5%;免疫治疗单药的一线数据:根据目前研究5年生存率约为30%)。
以研究帕博利珠单抗单抗的KEYNOTE-024研究为例,305位PD-L1高表达(TPS≥50%)且EGFR/ALK基因突变阴性的转移性非小细胞肺癌(NSCLC)患者按1:1分为帕博利珠单抗单药治疗组(200 mg Q3W)及化疗组。结果显示,帕博利珠单抗组5年OS率较化疗组提升近一倍(31.9%对16.3%),中位OS分别为26.3(28.3-40.4)个月对13.4(9.4-18.3)个月,HR 0.62(95% CI,0.48-0.81)。
KEYNOTE-024 OS数据
可以看到,即使是在化疗技术明显提升的今天,免疫治疗相比于化疗的5年生存率依旧是翻倍提升的,可见免疫治疗惊人的治疗效果。
此外,例如KEYNOTE系列、IMpower系列和CheckMate系列等的多项研究都分别证实了免疫治疗与化疗联合、双免疫联合、免疫联合抗血管等不同的联合治疗方式也都能取得良好的治疗效果,并且可以用于一线、二线、辅助治疗、新辅助治疗等不同时期。
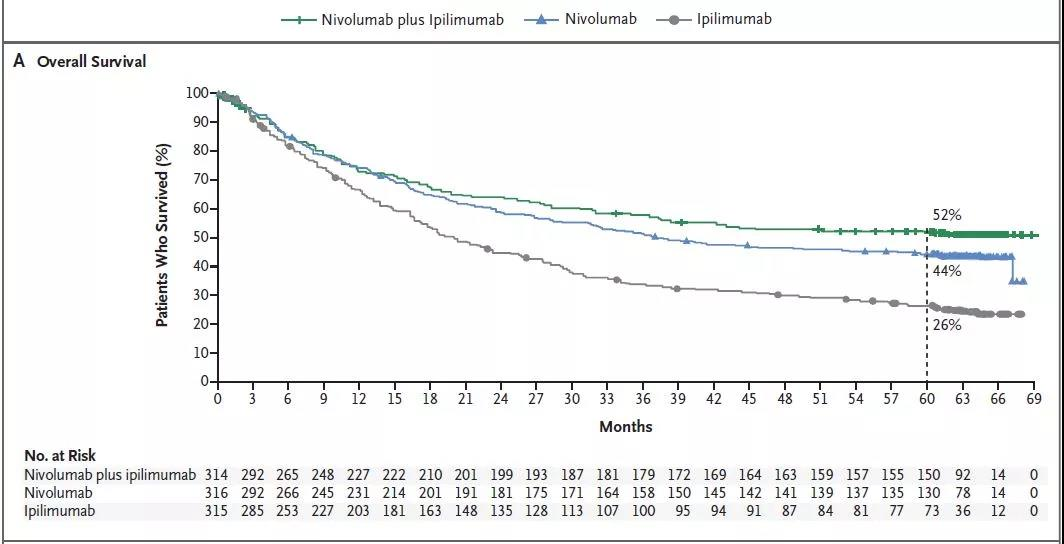
在恶性黑色素瘤的治疗中免疫治疗的效果则更为突出,《新英格兰医学》杂志上公布的一项双免疫联合(PD-1抑制剂联合CTLA-4抑制剂)可将恶性黑色素瘤的5年生存率由15%提升至50%以上。
双免疫联合、PD-1单药与CTLA-4单药治疗恶性黑色素瘤患者5年生存率
三、PD-1/PD-L1的适应证
根据PD-1/PD-L1抗肿瘤作用原理,抗肿瘤疗效具有广谱性,因此适应证是比较广泛的,临床上也可以看到很多种肿瘤可以从中获益。除了上文中提到的非小细胞肺癌和恶性黑色素瘤的患者,还有非常多的患者有机会接受免疫治疗。
目前PD-1/PD-L1抑制剂已批准用于:恶性黑色素瘤、非小细胞肺癌、肝癌、胃癌、肾癌、膀胱癌、头颈部肿瘤、霍奇金淋巴瘤、小细胞肺癌、食管癌、三阴性乳腺癌、宫颈癌、Merkel细胞癌以及所有微卫星高度不稳定(MSI-H)的实体瘤。
此外,在结直肠癌、鼻咽癌、卵巢癌、前列腺癌、子宫内膜癌、胶质瘤、神经内分泌肿瘤、恶性间皮瘤、非霍奇金淋巴瘤等其他多种实体瘤中,临床研究也显示出了鼓舞人心的疗效。因此,目前很多的临床研究都在不断扩充其适应证。
当然,即使是适应证相符也并非全部都适用于免疫治疗,在进行免疫治疗前还需考虑PD-L1表达等可影响免疫预后的生物标志物,再进行一个综合的评判后才能决定是否可以使用免疫治疗。
四、PD-1抑制剂与PD-L1抑制剂的临床区别
由于PD-1与PD-L1产品的作用原理基本相同,所以二者理论上在临床应用中的疗效与安全性也应该是相同的。在研究中由于缺乏头对头的比较研究,我们只能根据各研究数据汇总进行一个简单分析来评价两者的区别。从研究结果来看:PD-1单抗在总生存和无疾病进展方面要略优于PD-L1,两者在安全性方面没有明显区别。
简单来说,PD-1抑制剂与PD-L1抑制剂没有太大区别。
五、影响PD-1/PD-L1抑制剂疗效差异的因素
1、PD-L1表达水平
研究表明肿瘤细胞和肿瘤微环境中PD-L1的表达水平与PD-1/PD-L1抑制剂的疗效有关。一项大型Ⅲ期临床试验(KEYNOTE-042)结果显示,PD-1抑制剂帕博利珠单克隆抗体对于PD-L1阳性细胞比例≥50%、≥20%甚至≥1%的晚期或转移性NSCLC患者均有良好疗效,总生存期均较化学治疗组延长(HR分别=0.69、0.77、0.81,95%CI分别为0.56~0.85、0.64~0.92、0.71~0.93,P均<0.01)。
同时,也有研究者对此结论持有异议。Hellmann等将PD-1抑制剂和CTLA-4抑制剂联合用于伴高肿瘤突变负荷(TMB)的Ⅳ期或复发NSCLC患者,发现PD-L1阳性细胞比例<1%和≥1%的患者的1年无进展生存率差异无统计学意义。
不同研究结果存在差异考虑可能有以下几个方面原因:
①不同研究对免疫组织化学染色阳性的定义不同。染色强度、染色部位(细胞膜染色或细胞质染色)、背景细胞(单纯针对肿瘤细胞染色或包含肿瘤微环境中的非肿瘤细胞染色)等都会影响PD-L1阳性表达的细胞比例,从而影响PD-L1阳性与治疗获益的相关性。
②免疫组织化学染色中检测PD-L1表达的各种抗体敏感性有差异,可能影响研究结果。
③PD-L1的表达受信号通路、转录因子、表观遗传因素多种机制调控,通过靶向调节PD-L1的表达,可能会改善PD-1/PD-L1抑制剂的疗效。
④PD-L1的表达具有异质性,肿瘤多发转移患者的不同器官、同一器官的不同癌灶、同一肿瘤的不同部位都可能存在PD-L1表达异质性,因此,在1个时间点获取的部分肿瘤组织并不能全面反映患者PD-L1的表达水平。
⑤PD-1/PD-L1通路只是肿瘤免疫逃避机制的一部分,肿瘤细胞尚可通过其他机制抵抗免疫系统的杀伤。患者接受PD-1抑制剂治疗后,肿瘤会上调其他免疫检查点如T细胞免疫球蛋白黏蛋白分子-3 (TIM-3)以代偿PD-1信号通路的阻断,产生耐药性。这也解释了为何对PD-L1阳性的患者使用单一PD-1/PD-L1抑制剂未必有效,而联合不同的免疫治疗可以增加临床获益。
2、T淋巴细胞活化的肿瘤微环境
肿瘤浸润淋巴细胞(TIL)指浸润在肿瘤组织中的单个核免疫细胞。由TIL介导的抗肿瘤免疫会驱使肿瘤细胞上调自身和肿瘤微环境中PD-1/PD-L1的表达,抑制免疫反应,这一过程被称为肿瘤的适应性免疫抵抗。
研究发现,黑色素瘤细胞中PD-L1的表达水平与肿瘤微环境中CD4+ T淋巴细胞和CD8+T淋巴细胞的浸润程度有关,在PD-L1阳性的黑色素瘤标本中可以检测到γ干扰素的表达,而在PD-L1阴性标本中则检测不到该表达,提示TIL及其分泌的炎症因子能诱导PD-L1的表达。因此,若治疗前肿瘤微环境中有较多淋巴细胞浸润或免疫应答相关的炎症因子表达,则可上调PD-1/PD-L1的表达,使患者对PD-1/PD-L1抑制剂的敏感性增强。Dong等发现EGFR基因突变的NSCLC患者肿瘤微环境中缺乏CD8+ TIL,相关基因CD8A表达下调,免疫反应被抑制,对PD-1抑制剂治疗反应不如EGFR野生型患者。上述研究提示,通过调节TIL的密度或相关基因的表达可能有助于改善患者对PD-1抑制剂的敏感性。Mariathasan等发现部分转移性尿路上皮癌患者中存在TGF-β信号通路的激活并缺乏TIL,此类患者对PD-1/PD-L1抑制剂治疗反应不佳,其研究中的动物实验表明,同时应用TGF-β阻滞剂和PD-1/PD-L1抑制剂能显著增加瘤灶中浸润的CD8+细胞毒性T淋巴细胞和CD4+辅助T淋巴细胞,激活抗肿瘤免疫反应,促进肿瘤消退。
目前的研究多采用免疫组织化学染色CD3、CD4和CD8阳性细胞数来评估TIL的密度,但未区分TIL的亚群或表型,即未区分浸润的是效应T淋巴细胞还是耗竭T淋巴细胞。前者不表达PD-1、CTLA-4、淋巴细胞活化基因-3、TIM-3等共抑制分子,发挥正向免疫功能;后者常见于慢性感染或肿瘤,由于抗原持续刺激,细胞分泌IL-2、TNF、γ干扰素等细胞因子减少,并表达多种抑制性受体以限制免疫介导的病理损伤。对于哪种T淋巴细胞参与PD-1/PD-L1抑制剂治疗后的免疫激活,不同研究所得结论各异。有学者认为,PD-1/PD-L1的表达是适应性免疫抵抗的结果,所以PD-1+ TIL在一定程度上能反映先前存在的抗肿瘤免疫,且免疫检查点抑制剂主要针对耗竭T淋巴细胞,使其恢复抗肿瘤活性。有研究表明,PD-L1抑制剂只能使耗竭T淋巴细胞暂时获得部分效应T淋巴细胞的表型,但耗竭T淋巴细胞的转录组和表观遗传学特征有别于效应T淋巴细胞和记忆T淋巴细胞,使其失能状态无法被逆转。Yost等研究提示,PD-1抑制剂的疗效并非源于治疗前的耗竭T淋巴细胞恢复功能,而是依赖于不表达抑制性受体的效应T淋巴细胞克隆扩增。值得关注的是,TIL的表型并不能简单地根据PD-1表达与否而区别,T淋巴细胞功能耗竭的程度随着PD-1表达水平的不同而有所差异,而耗竭T淋巴细胞的失能程度不同,其被免疫检查点抑制剂重编程的潜能也不同。PD-1的表达存在空间和时间的差异,免疫组织化学染色结果不能反映整个肿瘤PD-1表达的全貌,也不能反映随后PD-1表达水平的变化,导致了研究结果的多样性和复杂性。
3、错配修复和微卫星
微卫星由重复的单核苷酸或多核苷酸序列串联而成,散在分布于人类基因组的编码区或非编码区,在DNA复制时容易发生错配。正常情况下,机体内存在错配修复机制,能识别并修复DNA复制过程中出现的错误,维持遗传物质的稳定性,抑制肿瘤的发生。当错配修复基因突变或表观遗传沉默引起错配修复缺陷(dMMR)时,细胞丧失碱基错配修复功能,造成突变累积,导致微卫星高不稳定(MSI-H),促进肿瘤的发生、发展。
dMMR可见于多种肿瘤,以子宫内膜癌、胃癌、结肠癌、卵巢癌较为常见。伴有dMMR导致MSI-H的肿瘤由于高TMB,肿瘤细胞表达的新抗原相应增多,更容易被免疫系统识别并激活抗肿瘤免疫。全外显子测序显示伴有dMMR的肿瘤平均有1782个体细胞突变和578个突变相关新抗原,而在错配修复功能正常(pMMR)的肿瘤中分别是73和21个。
在结直肠癌患者中,相比微卫星稳定(MSS)的患者,MSI-H患者体内多种参与Th1型免疫反应和记忆T淋巴细胞募集的细胞因子表达上调,TIL明显增多,而介导负性免疫调控的FoxP3+Treg在MSS患者与MSI-H患者间差异无统计学意义,提示MSI-H与抗肿瘤免疫增强有关。
大量研究证实dMMR和MSI-H对预测PD-1/PD-L1抑制剂的治疗反应有一定价值。在结直肠癌和NSCLC患者中均发现,伴有MSI-H或高TMB的患者接受PD-1抑制剂治疗后疗效更佳。基于前期临床试验结果,2017年FDA批准帕博利珠单克隆抗体用于治疗伴有MSI-H或dMMR的无法手术患者或转移性实体瘤患者,这是首个依据生物标志物划分适应证的抗肿瘤免疫疗法。然而,dMMR和MSI-H预测PD-1/PD-L1抑制剂的疗效尚有缺陷。有临床病例报道pMMR且MSS的晚期肿瘤患者应用PD-1抑制剂后仍有较好的疗效,提示影响PD-1/PD-L1抑制剂疗效的还有其他因素。可能的原因在于人类肿瘤dMMR的高度异质性,使MSI-H患者中微卫星不稳定的程度差异较大,导致dMMR与PD-1抑制剂疗效的关系变得复杂。来自癌症基因组图谱 TCGA的数据分析显示,相比错义突变,移码突变产生具有免疫原性的新抗原更多,增加微卫星不稳定的程度,进而影响免疫检查点抑制剂的疗效,提示不同的突变类型对微卫星不稳定程度的贡献不一。
4、TMB
TMB是指肿瘤基因组除去胚系突变后体细胞错义突变的总数,dMMR并非引起高TMB的唯一途径。Chalmers等分析了10万例人类癌症基因组,发现引起TMB明显增加的基因有48个,其中,DNA聚合酶ε基因突变、肿瘤蛋白P53突变等都会引起TMB和新抗原数目显著增加而未必伴有微卫星不稳定,且伴有上述基因突变的患者从PD-1/PD-L1抑制剂中获益更多。因此,MSS和高TMB在同一肿瘤患者身上可以共存,TMB可以作为独立于dMMR和MSI-H的疗效预测指标。高TMB与更高的治疗应答率、更好的预后有关。一项Ⅲ期临床试验对比了纳武单克隆抗体联合CTLA-4抑制剂治疗与化学治疗对晚期NSCLC的疗效,发现对于伴有高TMB的患者,联合免疫治疗组的无进展生存期较化学治疗组更长.
尽管大量研究证实了TMB对疗效的预测价值,但TMB是否能作为单因素筛选PD-1/PD-L1抑制剂的获益人群尚需商榷,原因如下:
①不同研究定义高TMB的临界值不同。
②不同肿瘤的基础突变率不同。研究发现,儿童肿瘤突变率较低,而肺癌、恶性黑色素瘤等与长期暴露于诱变剂(烟草、紫外线)有关的肿瘤有较高的突变率。罹患相同肿瘤的不同个体由于暴露于诱变剂程度的差异也可能产生不同的TMB。因此,对所有肿瘤采用相同的TMB临界值来判断是否能从免疫检查点抑制剂获益不甚合理。
③肿瘤内异质性(ITH)的影响不容忽视。在肿瘤初发阶段,单个细胞的突变经过克隆扩增传递到子细胞,随着肿瘤进展,在抗肿瘤治疗的选择压力下,一部分肿瘤细胞发生适应性突变,形成亚群。每个肿瘤细胞共有的突变称为克隆突变,而只存在于部分肿瘤细胞的突变称为亚克隆突变,形成ITH。高度ITH预示不良预后。McGranahan等发现,克隆突变产生的新抗原更易激活T淋巴细胞应答,含大量克隆突变的晚期NSCLC和黑色素瘤患者对免疫检查点抑制剂的敏感性升高,而具有高度ITH的肿瘤虽然伴有高TMB,在免疫检查点抑制剂治疗后也易出现疾病进展。这提示亚克隆突变相关抗原激活的T淋巴细胞应答仅特异性地针对肿瘤细胞中的亚群,不能靶向所有肿瘤细胞。因此,在用TMB解释PD-1/PD-L1抑制剂对不同患者的疗效差异时,应该同时考虑ITH。
④并非所有突变都能产生有效的、能被免疫系统识别的肿瘤新抗原,呈递于细胞表面的肽段仅部分具有免疫原性且能被识别并激活抗肿瘤免疫。虽然高TMB可能会形成更多有效的肿瘤抗原,但若抗原加工和呈递的任一环节发生基因突变,便无法激活免疫系统,使免疫治疗的作用受限。
5、肠道菌群
多项研究表明,机体抗肿瘤免疫的强度、肿瘤生长速度、对免疫治疗的敏感性与肠道微生物的组成密切相关。Gopalakrishnan等发现,肠道微生物的多样性与肿瘤患者的无进展生存期呈显著正相关。在初次使用PD-1/PD-L1抑制剂前后服用抗生素会缩短晚期肿瘤患者的无进展生存期和总生存期。相反,接受免疫治疗的同时口服某些共生菌如嗜黏蛋白阿克曼氏菌,可以增强PD-L1抑制剂的疗效,提示肠道菌群失调可能影响免疫检查点抑制剂的疗效。
Matson等收集了转移性黑色素瘤患者在接受免疫治疗之前的粪便标本,发现治疗敏感者的粪便中有丰富的长双歧杆菌、产气柯林斯菌、粪肠球菌,用这些患者的粪便重建无菌鼠的肠道菌群,能增强T淋巴细胞应答,改善免疫治疗的疗效。肠道共生菌能增强免疫治疗的敏感性,其可能与共生菌调节宿主抗肿瘤免疫有关。
Tanoue等从健康人的粪便中分离出由11种细菌组成的菌株联合体,发现这一菌株联合体能够诱导分泌γ干扰素的CD8+T淋巴细胞。Routy等发现嗜黏蛋白阿克曼氏菌能诱导树突状细胞分泌IL-12,促进CD4+T淋巴细胞募集到瘤灶。然而,也有研究发现应用抗生素反而增强了抗肿瘤免疫,抑制小鼠胰腺癌、结肠癌、黑色素瘤等肿瘤生长。
因此,肠道菌群对肿瘤免疫的影响尚存争议,可能原因如下:
①不同品系小鼠肠道菌群的构成不同,对免疫功能的影响也不同。
②不同种属的肠道菌群对机体免疫贡献不同,相互协同或拮抗以构成复杂的网络,对免疫系统的影响是综合作用的结果。
③不同研究中使用的抗生素不同,抗菌谱会随之变化。
④肠道菌群的组成随着宿主的年龄、营养状态、生活环境等因素改变而处于动态变化中,导致其对肿瘤免疫的影响也不同。
综上所述,PD-L1表达水平、TIL、dMMR和MSI-H、TMB、肠道共生菌分别从不同方面影响着PD-1/PD-L1抑制剂对肿瘤的疗效,各因素之间相互关联。dMMR引起的高TMB使肿瘤细胞更容易被免疫系统识别并激活抗肿瘤免疫,表现为肿瘤微环境中淋巴细胞浸润增加,炎症基因表达谱上调,在这种免疫压力下,肿瘤细胞发生适应性改变,诱导PD-1/PD-L1表达,进而提高其对PD-1/PD-L1抑制剂的敏感性。各因素互为补充,故联合应用多个疗效预测指标可能更有助于筛选出获益人群。值得注意的是,由于肿瘤间或肿瘤内的异质性、个体的遗传差异,临床实践中应考虑精准化个体疗效评价。
六、PD-1用多久,能不能停药?
有传言说,如果没有疾病进展,用免疫有效果一定要满2年。但事实是否真的如此,却没有定论。
为此,一项名为CheckMate-153的Ⅲb/Ⅳ期临床研究,在接受免疫治疗满1年的晚期非小细胞肺癌(NSCLC)患者中进行了探索性分析,目的是评估O药治疗1年后,继续治疗和停药对疗效和安全性的影响。
结果发现:
①接受免疫治疗有效果,并且对于用了1年仍有持续疗效(无疾病进展)的患者来说,建议继续接受治疗。
②用PD-1抗体治疗,只能达到疾病稳定的患者,用满1年停药也无太大影响。
③部分患者接受O药治疗不到1年就发生疾病进展,之后也无太大继续治疗的必要。
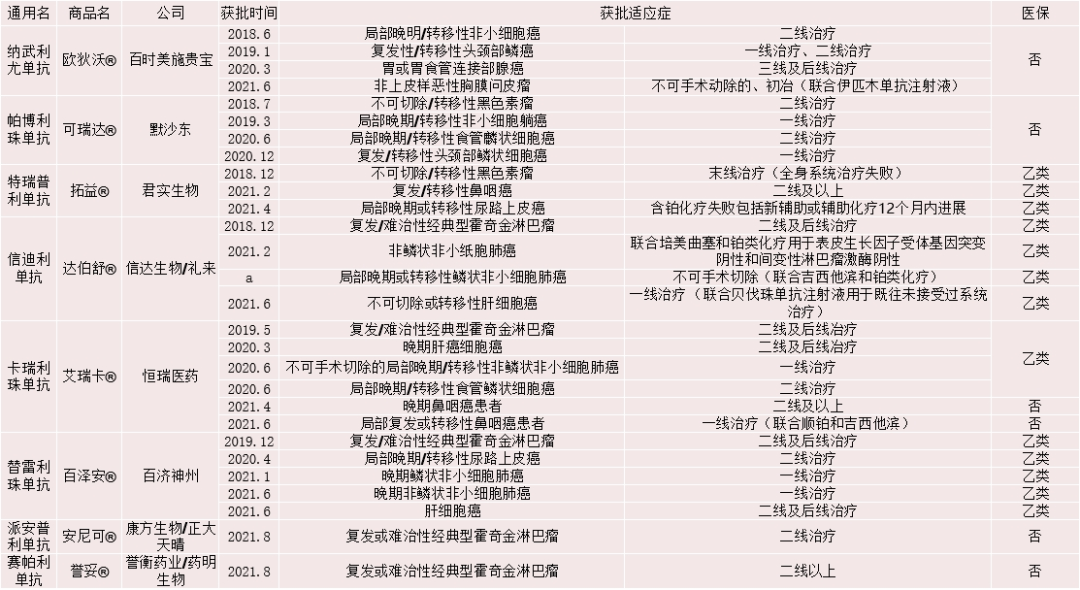
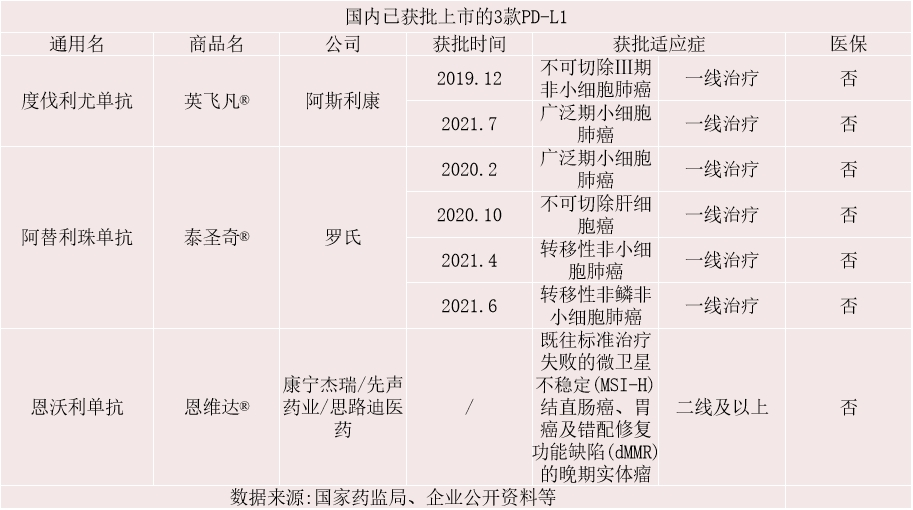
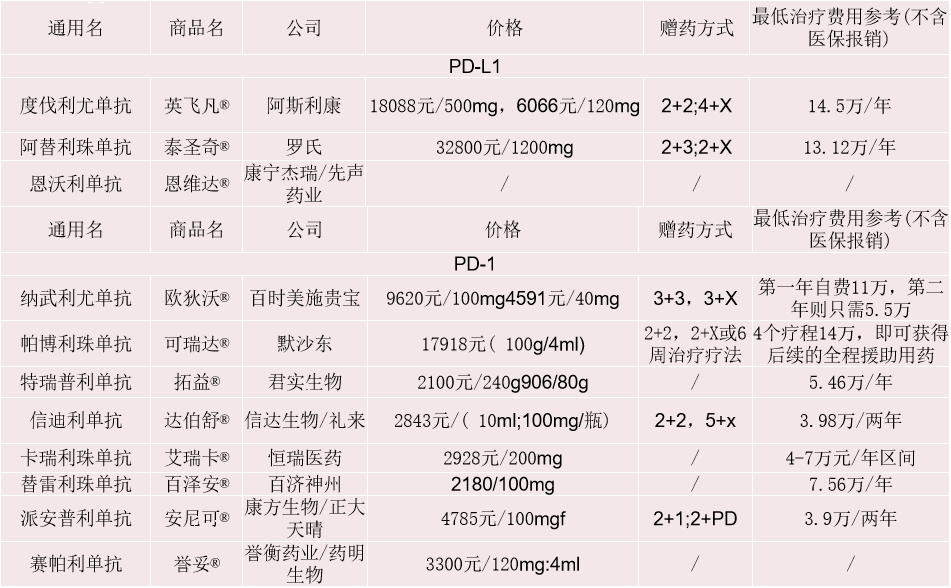
七、国内上市的PD-1/PD-L1抑制剂
八、总结
从发现至今,免疫治疗经过了100多年的发展,在肿瘤治疗领域已逐渐趋向成熟,越来越多的研究证实PD-1/PD-L1等产品良好的治疗效果与安全性,并且在国家医保政策和各药厂慈善项目的加持下,PD-1/PD-L1产品一定会表现出更加旺盛的生命力,为更多患者带来治疗的希望!