看完此文一目了然!癌症患者是否一定要选择细胞免疫治疗?
在全球范围内,针对患者自身免疫系统的癌症免疫疗法一直被视作 “治愈” 癌症的崭新希望。《科学》杂志在 2013 年将免疫疗法列为当年科学的十大突破之一,认为这标志着癌症治疗方法的根本性转变。国内专家也表示,肿瘤免疫疗法在未来将会掀起一场医疗革命。
肿瘤免疫疗法有多个研究方向,其中细胞疗法是从患者体内抽取免疫细胞,提高活性后,再输回到体内,助力免疫系统对抗癌症。近年来,美国、日本、德国等医疗水平领先的国家,在癌症的细胞免疫治疗方面都取得了突破性的进展。
今天将为大家进行全面系统的科普,希望能为想要选择免疫治疗的病友们答疑解惑,提供帮助。
传统的三大治疗方法(手术、化疗、放疗)各有其特点与局限性。手术作为直接移除肿瘤的物理手段,在肿瘤局限性较好时效果显著,但对于转移性肿瘤或难以切除的肿瘤(如脑瘤、胰腺癌)疗效有限。化疗通过全身性的药物治疗,抑制和杀死快速分裂的癌细胞,但同时也会影响体内的正常细胞,尤其是骨髓造血细胞和胃肠道黏膜细胞等,导致免疫功能严重受抑制。放疗通过定向高能辐射消灭局部癌细胞,但其放射线的杀伤力并不具备完全的选择性,因此对周围正常组织也存在一定损伤。
细胞免疫治疗则是通过提取患者体内的免疫细胞,如 T 细胞、自然杀伤细胞(NK 细胞)等,进行体外培养和激活后重新注入体内,从而增强免疫细胞的活性和数量,使其能够有效识别并清除癌细胞。例如,CAR - T 疗法通过基因改造 T 细胞,使其能够专门识别癌细胞表面的特定抗原。与传统疗法相比,细胞免疫疗法在治疗靶向性和副作用方面具有明显优势,尤其适用于某些难治性和复发性癌症。
癌症是一个过程,包含三个阶段:起始期,促进期,进展期。癌症的发生是由于正常细胞在基因水平发生突变,导致其失去了正常的生长调控机制,进而无序增殖并逃避免疫系统的监视。人体内的正常细胞按照基因设定的程序有序分裂和凋亡,然而,当某些基因突变后,细胞的生长调控机制被破坏,异常的细胞不断分裂增殖,最终形成肿瘤。肿瘤细胞通过一系列突变逃避免疫系统的识别,使得免疫细胞无法及时发现并消灭这些异常的细胞。
细胞免疫治疗对癌症有效吗?答案是肯定的。
肿瘤免疫疗法是一项正在迅猛发展的技术,未来它将是癌症治疗的一个重要方向。
因为最强大的抗癌力量,并非来自药物,也不是手术或者放疗,而是我们自身!我们的免疫细胞每天都在吞噬癌细胞,只不过有时候它们会被狡猾的癌细胞蒙蔽。
近几年国际上最新的研究发现,只要通过抗原递呈,让免疫细胞能够记忆癌细胞特性,它就可以再次大口大口吞噬癌细胞,只要这样的细胞足够多,活性足够强,它们的吞噬能力就足够强,癌细胞最终会被消灭,从而不能形成新的病灶,或者使原来的病灶缩小、消失。
在魏则西事件爆发前,由于大环境的因素,国内医药产业界鱼龙混杂、良莠不齐的情况实在太多。各种打着 “肿瘤免疫治疗”“肿瘤生物治疗”“肿瘤基因治疗” 的幌子,高价兜售一些欧美已于上个世纪就淘汰的所谓 “新技术”,这其中,有的治疗可能只是 “谋财不害命”;有的治疗则不仅贻误治疗时机,还可能本身成为 “夺命杀手”。
近年来,国内细胞免疫治疗行业乱象逐渐厘清后,真正能让患者获益的正规前沿技术开始崭露头角!随着卫生健康科技的快速发展,细胞治疗为恶性肿瘤、某些传染病和遗传病等难治性疾病患者带来了新的希望,并在美欧日等发达经济体以多种方式开始进入临床应用,我国医疗机构也开展了大量临床研究,患者希望接受高质量细胞治疗的呼声日益增高。
政府相关部门也在规范并加快细胞治疗科学发展,并允许临床研究证明安全有效的体细胞治疗项目,经过备案在相关医疗机构进入转化应用。我们期待能够早日实施。
细胞免疫疗法理论上可以对应任何阶段的癌症,比如:
需要注意的是,细胞免疫疗法对于晚期癌症患者肿瘤的缩小效果不明显,针对晚期癌症的患者在保持生活品质的同时有延长寿命的效果;作为术后的辅助治疗法可以抑制复发,治疗效果可维持较长时间;与化疗、靶向药、PD1 抑制剂等其它疗法联合治疗,效果会更佳。
需要注意的是,细胞免疫治疗的起效时间大约需要 3 个月,因此越早介入越好,这时辅助放化疗可提升自身的免疫机能发动对癌攻击力、改善全身状况,提高治疗效果,有效预防癌症的复发转移。而一旦到了癌症终末期,自身的免疫机能过低,免疫治疗起效慢,往往治疗效果不佳。
联合使用很恰当,有可能提高化疗效果。患者应该选择同时精通癌症标准治疗和免疫细胞治疗的医生。
在免疫细胞治疗的案例中,与化疗联用最为常见。
首先,免疫细胞治疗对化疗药物没有负面影响。其次,生存期调查结果显示,与单独化疗相比,化疗联合免疫细胞治疗的治疗效果更好。
但需要注意的是,免疫细胞治疗可以与化疗联用,必须建立在科学、合理的基础上。不同种类的化疗药物,其特性与副作用均不相同,如果不熟知这些内容,就无法做到合理联用。
免疫细胞治疗通过强化患者体内的淋巴细胞等免疫细胞,从而提高免疫机能对癌的战斗力。化疗药物中,有部分药物会暂时性减少或弱化患者的淋巴细胞,所以采集功能正常的免疫细胞时,需要选择化疗影响小的时间段。一般认为在两次化疗间隙做细胞免疫治疗最佳。
案例 1:
最经典的案例就是全球首位被 CAR - T 细胞免疫疗法治愈的白血病儿童 ——Emily,截至到 2024 年已无癌生存 12 年。 Emily 在 5 岁时被诊断出患有急性淋巴细胞白血病 (ALL),随后通过 CAR - T 细胞免疫疗法的治疗后,如今的她已经是宾夕法尼亚大学的一名大学生,一个健康的人。
案例 2:
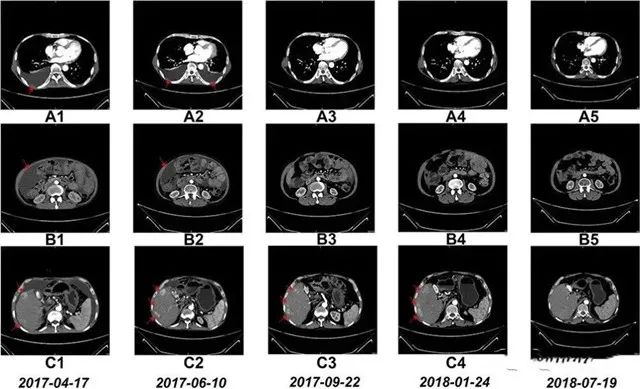
国外知名杂志《Oncotargets and Therapy》的一例试验报告显示:NK 细胞疗法让晚期肝癌患者肿瘤显著缩小,从生存期仅 3 个月到超过 4 年! 案例 3:
国内一名 60 岁的卵巢癌晚期患者,在接受了体外扩增,高度活化的同种异体 NK 细胞的临床治疗后,CA125 水平从 11,270 降至 580,所有腹水都消失了。此外,CT 扫描的肿块体积减小,并且没有出现副作用。 案例 4:
DC - CIK 细胞联合 EGFR - TKI 治疗 35 例老年晚期 EGFR 突变肺癌的疗效将 70 例 Ⅳ 期 EGFR 突变肺癌患者分为治疗组和对照组。治疗组 35 例,给予 DC - CIK 细胞治疗联合吉非替尼或厄洛替尼靶向治疗;对照组 35 例,给予吉非替尼或厄洛替尼靶向治疗。结果显示:治疗组的疾病控制率为 88.6%,高于对照组的 68.6%,治疗组生活质量评分改善率为 71.4%,高于对照组 45.7%。由此说明,DC - CIK 细胞联合 EGFR - TKI 可以提高晚期老年 EGFR 突变肺癌患者的疾病空置率和生活质量,延长患者的无进展生存期。
相信细胞免疫疗法将打开一扇窗,为国内肿瘤患者康复求生新开一条路。同时需要病友们明白,肿瘤的治疗一定是依托于权威医院及权威专家的正规治疗,在采取常规手段治疗后,根据自身的经济情况,辅助免疫治疗技术等综合疗法,达到巩固治疗,预防复发,提高生活质量,延长生存期的目的,最终取得抗癌成功。
肿瘤免疫疗法有多个研究方向,其中细胞疗法是从患者体内抽取免疫细胞,提高活性后,再输回到体内,助力免疫系统对抗癌症。近年来,美国、日本、德国等医疗水平领先的国家,在癌症的细胞免疫治疗方面都取得了突破性的进展。
今天将为大家进行全面系统的科普,希望能为想要选择免疫治疗的病友们答疑解惑,提供帮助。
一、常规三大疗法与细胞免疫疗法的比较
传统的三大治疗方法(手术、化疗、放疗)各有其特点与局限性。手术作为直接移除肿瘤的物理手段,在肿瘤局限性较好时效果显著,但对于转移性肿瘤或难以切除的肿瘤(如脑瘤、胰腺癌)疗效有限。化疗通过全身性的药物治疗,抑制和杀死快速分裂的癌细胞,但同时也会影响体内的正常细胞,尤其是骨髓造血细胞和胃肠道黏膜细胞等,导致免疫功能严重受抑制。放疗通过定向高能辐射消灭局部癌细胞,但其放射线的杀伤力并不具备完全的选择性,因此对周围正常组织也存在一定损伤。
细胞免疫治疗则是通过提取患者体内的免疫细胞,如 T 细胞、自然杀伤细胞(NK 细胞)等,进行体外培养和激活后重新注入体内,从而增强免疫细胞的活性和数量,使其能够有效识别并清除癌细胞。例如,CAR - T 疗法通过基因改造 T 细胞,使其能够专门识别癌细胞表面的特定抗原。与传统疗法相比,细胞免疫疗法在治疗靶向性和副作用方面具有明显优势,尤其适用于某些难治性和复发性癌症。
二、癌症的发生机制
癌症是一个过程,包含三个阶段:起始期,促进期,进展期。癌症的发生是由于正常细胞在基因水平发生突变,导致其失去了正常的生长调控机制,进而无序增殖并逃避免疫系统的监视。人体内的正常细胞按照基因设定的程序有序分裂和凋亡,然而,当某些基因突变后,细胞的生长调控机制被破坏,异常的细胞不断分裂增殖,最终形成肿瘤。肿瘤细胞通过一系列突变逃避免疫系统的识别,使得免疫细胞无法及时发现并消灭这些异常的细胞。
三、细胞免疫治疗对癌症有效么?
细胞免疫治疗对癌症有效吗?答案是肯定的。
肿瘤免疫疗法是一项正在迅猛发展的技术,未来它将是癌症治疗的一个重要方向。
因为最强大的抗癌力量,并非来自药物,也不是手术或者放疗,而是我们自身!我们的免疫细胞每天都在吞噬癌细胞,只不过有时候它们会被狡猾的癌细胞蒙蔽。
近几年国际上最新的研究发现,只要通过抗原递呈,让免疫细胞能够记忆癌细胞特性,它就可以再次大口大口吞噬癌细胞,只要这样的细胞足够多,活性足够强,它们的吞噬能力就足够强,癌细胞最终会被消灭,从而不能形成新的病灶,或者使原来的病灶缩小、消失。
四、国内是否支持肿瘤的细胞免疫治疗?
在魏则西事件爆发前,由于大环境的因素,国内医药产业界鱼龙混杂、良莠不齐的情况实在太多。各种打着 “肿瘤免疫治疗”“肿瘤生物治疗”“肿瘤基因治疗” 的幌子,高价兜售一些欧美已于上个世纪就淘汰的所谓 “新技术”,这其中,有的治疗可能只是 “谋财不害命”;有的治疗则不仅贻误治疗时机,还可能本身成为 “夺命杀手”。
近年来,国内细胞免疫治疗行业乱象逐渐厘清后,真正能让患者获益的正规前沿技术开始崭露头角!随着卫生健康科技的快速发展,细胞治疗为恶性肿瘤、某些传染病和遗传病等难治性疾病患者带来了新的希望,并在美欧日等发达经济体以多种方式开始进入临床应用,我国医疗机构也开展了大量临床研究,患者希望接受高质量细胞治疗的呼声日益增高。
政府相关部门也在规范并加快细胞治疗科学发展,并允许临床研究证明安全有效的体细胞治疗项目,经过备案在相关医疗机构进入转化应用。我们期待能够早日实施。
五、哪些患者免疫治疗效果较好?
细胞免疫疗法理论上可以对应任何阶段的癌症,比如:
- 肿瘤手术前体质较差,术后恢复慢,且害怕隐匿性癌细胞没有被彻底根除的患者。
- 放疗、化疗后,免疫力低下,副作用反应明显 (如食欲减退、恶心、脱发、皮肤炎症等),期望增加化放化疗效果的患者。
- 由于害怕放化疗的毒副作用,希望利用各种治疗手段实现治疗效果的患者。
- 肿瘤晚期癌细胞已经全身扩散,但常规治疗方法已无能为力,期望延长生存期,提高生活质量的患者。
需要注意的是,细胞免疫疗法对于晚期癌症患者肿瘤的缩小效果不明显,针对晚期癌症的患者在保持生活品质的同时有延长寿命的效果;作为术后的辅助治疗法可以抑制复发,治疗效果可维持较长时间;与化疗、靶向药、PD1 抑制剂等其它疗法联合治疗,效果会更佳。
主要适用于实体肿瘤:头颈部肿瘤、食道癌、肺癌、胃癌、乳腺癌、肝癌、胰腺癌、结直肠癌、卵巢癌、子宫癌、肾癌、前列腺癌、恶性黑色素瘤、肉瘤、部分恶性淋巴瘤。
六、在什么时期使用效果最好?
需要注意的是,细胞免疫治疗的起效时间大约需要 3 个月,因此越早介入越好,这时辅助放化疗可提升自身的免疫机能发动对癌攻击力、改善全身状况,提高治疗效果,有效预防癌症的复发转移。而一旦到了癌症终末期,自身的免疫机能过低,免疫治疗起效慢,往往治疗效果不佳。
七、正在放化疗的患者可以免疫治疗吗?
联合使用很恰当,有可能提高化疗效果。患者应该选择同时精通癌症标准治疗和免疫细胞治疗的医生。
在免疫细胞治疗的案例中,与化疗联用最为常见。
首先,免疫细胞治疗对化疗药物没有负面影响。其次,生存期调查结果显示,与单独化疗相比,化疗联合免疫细胞治疗的治疗效果更好。
但需要注意的是,免疫细胞治疗可以与化疗联用,必须建立在科学、合理的基础上。不同种类的化疗药物,其特性与副作用均不相同,如果不熟知这些内容,就无法做到合理联用。
免疫细胞治疗通过强化患者体内的淋巴细胞等免疫细胞,从而提高免疫机能对癌的战斗力。化疗药物中,有部分药物会暂时性减少或弱化患者的淋巴细胞,所以采集功能正常的免疫细胞时,需要选择化疗影响小的时间段。一般认为在两次化疗间隙做细胞免疫治疗最佳。
八、免疫治疗成功案例
案例 1:
最经典的案例就是全球首位被 CAR - T 细胞免疫疗法治愈的白血病儿童 ——Emily,截至到 2024 年已无癌生存 12 年。 Emily 在 5 岁时被诊断出患有急性淋巴细胞白血病 (ALL),随后通过 CAR - T 细胞免疫疗法的治疗后,如今的她已经是宾夕法尼亚大学的一名大学生,一个健康的人。
案例 2:
国外知名杂志《Oncotargets and Therapy》的一例试验报告显示:NK 细胞疗法让晚期肝癌患者肿瘤显著缩小,从生存期仅 3 个月到超过 4 年! 案例 3:
国内一名 60 岁的卵巢癌晚期患者,在接受了体外扩增,高度活化的同种异体 NK 细胞的临床治疗后,CA125 水平从 11,270 降至 580,所有腹水都消失了。此外,CT 扫描的肿块体积减小,并且没有出现副作用。 案例 4:
DC - CIK 细胞联合 EGFR - TKI 治疗 35 例老年晚期 EGFR 突变肺癌的疗效将 70 例 Ⅳ 期 EGFR 突变肺癌患者分为治疗组和对照组。治疗组 35 例,给予 DC - CIK 细胞治疗联合吉非替尼或厄洛替尼靶向治疗;对照组 35 例,给予吉非替尼或厄洛替尼靶向治疗。结果显示:治疗组的疾病控制率为 88.6%,高于对照组的 68.6%,治疗组生活质量评分改善率为 71.4%,高于对照组 45.7%。由此说明,DC - CIK 细胞联合 EGFR - TKI 可以提高晚期老年 EGFR 突变肺癌患者的疾病空置率和生活质量,延长患者的无进展生存期。
相信细胞免疫疗法将打开一扇窗,为国内肿瘤患者康复求生新开一条路。同时需要病友们明白,肿瘤的治疗一定是依托于权威医院及权威专家的正规治疗,在采取常规手段治疗后,根据自身的经济情况,辅助免疫治疗技术等综合疗法,达到巩固治疗,预防复发,提高生活质量,延长生存期的目的,最终取得抗癌成功。