实战:肺癌21基因突变(L858R)4-7个月内耐药凶险 !
7歌 21抗癌实战分析
没有任何人比我们更懂得和了解21突变的痛,对于此点从未怀疑。
因为在过往3年多的日夜里, 我们从未停止思考为何过往掉队战友中,80% 的比例都属于这个最凶险的类型(21突变L858R 显子4-7个月内易瑞沙、特罗凯、凯美纳短期耐药)? 于是我们花了最多的时间来关注掉队,而不是关注成功,这将更有助于更快地找到正确的实战方向!
2017年,广东省医吴教授的文章第一次提出了19和21突变是两个完全不同的基因类型, 应把21突变和19突变独立进行单独分析。这基本颠覆了以前把19和21基因突变经常混在一起作为对比OS和PFS的传统习惯。
这篇文章我认为是一个巨大的突破和创新---惊叹能保持质疑过往已经落定的固有结论和习惯。因此,这篇研究档案我一直收藏至今,为敢于创新、敢于否定旧有传统认知的广东精神点赞! 这种精神一直支撑着前进,无论是经济领域还是科技领域、医疗领域。
要总结,自然要从晚期的21基因突变类型开始,才能找到真谛,这正是中国草根大多正在面对的实际情况 ---- 发现肺癌既已经晚期。
21基因突变包含了多个不同的外显子,尤其L861Q和L858R占据了90% 以上的比例,而L858R在两个常见的外显子中,又占据了90% 以上的比例,几乎可以作为21基因突变的代名词。 下面主要分析L858R类型, L861Q将放在另外篇幅单独分析。
21基因突变(L858R显子)一代药(易瑞莎、特罗凯、凯美纳)不同耐药期的3个比例
通过实战汇总分析,我汇总了一个大致的饼图, 这个饼图能一目了然看到, 其中4-7个月一代药既耐药的,发生的比例最高达到55%,大体如下:

图中20%比例的病友存在着原发固有耐药特点,导致易瑞莎、特罗凯、凯美纳一代药物在1-3个月内立即失败并耐药。
在其中,CMET扩增或突变以及高表达占据了几乎 90% 的比例(注意:基因报告并不能适时的体现这点)。 以上通常是21突变L858R病友一开始服用易瑞沙、特罗凯、凯美纳在1-3个月内直接无效的主要原因,因而XL184(卡博替尼)和 克唑替尼 此类 CMET 抑制剂经常能力挽狂澜。 挽救了无数的生命, XL184(卡博替尼)的传奇故事我会在后篇单独讲解。
——从来没有发现EGFR基因突变中哪个基因突变如21基因突变的L858R类型和 Cmet基因有着如此紧密的联系!
图中25%比例的病友可以幸运的吃一代药(易瑞莎、特罗凯、凯美纳)超出一年以上不耐药,既超过12个月。
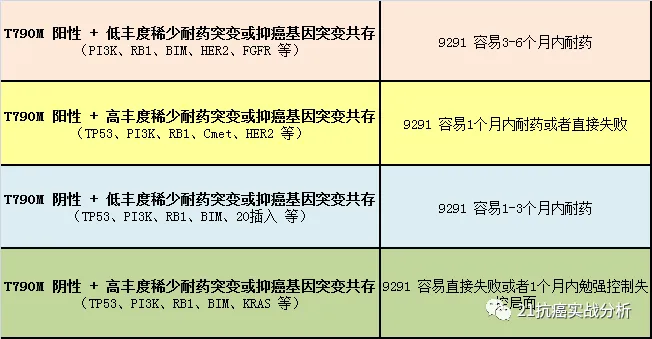
在这些因为1年之外到2年内发生的获得性耐药突变中,T790M类型占据50%的比例以上, 并经常能从9291(奥西替尼)药物中受益。
而比较特殊的是:超过2年服用一代药才耐药的21突变L858R类型,这类获得性耐药突变中的 T790M 基因突变并不高于50%以上。 相反,发现稀少耐药突变的比例并不低,譬如:PI3K、HER2、TP53 等等。 这预示着9291的成功率并不会因为一代药(特罗凯、易瑞沙、凯美纳)吃的时间越久,因而9291的成功率就越高。 这是一个惊讶的发现。
在我接触的多位把易瑞沙或者特罗凯吃了2年或者3年以上耐药的21基因L858R突变的病友,我并没有发现 9291 能带来多大受益,相反还遭遇更多的没有药物可用的快速进展的糟糕状态。
图中55%比例的战友存在着靶向一代药(易瑞沙、特罗凯、凯美纳)4-7个月短期耐药的事实。即使后期9291有效,也会在1-3个月内短期耐药或者直接一开始就无效完败。
没错,这个55% 的比例会让你目瞪口呆! 这颠覆了以前的研究数据动辄认为21突变是幸福突变并且一代药能轻松吃一年没有问题的认知。 同时,更大的威胁是:即使 9291 有效, 也会短期在1-3个月内短期耐药。
21基因突变L858R同时与更多的获得性稀少耐药突变共存才是导致4-7个月短期耐药的主要诱因, 也直接造成了这个结果:
短期耐药、短期再耐药、短期再度耐药!
下图分享两位21突变L858R短期在4-7个月内一代药(易瑞沙、特罗凯、凯美纳)耐药后,9291再度马上3个月内耐药失败的基因检测报告:
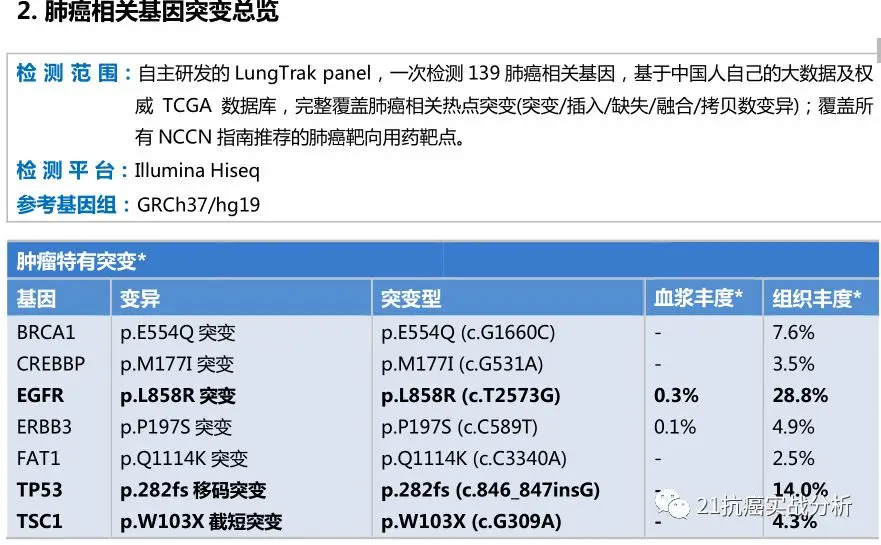

-------从来没有哪个基因突变如21基因突变(L858R显子)和稀少耐药基因突变有着如此紧密的联系, 尤其常见TP53基因。 这正是挑战和凶险所在!
21基因突变(L858R显子)通常4-7个月一代药耐药的病友,有如下几个特点
1)确诊晚期患者,通常有肺部区域以外的多发转移(骨,脑,肝,肾等),癌负荷大,说明肿瘤进化的顽强程度。
2)获得性耐药突变T790M丰度低或者阴性,最容易和其它稀少抑癌基因突变共存(尤其TP53基因), 导致9291在1-3个月内耐药或者直接无效。
(注意:医院自身内部的基因检测报告,在目前仍然达不到外部的专业基因检测公司的全面性, 那些稀少耐药基因突变所对应的靶向药,却一直空缺,没有正式上市,简单说既还在临床, 尽管已经临床了“很多年,很多年”, 但看不到上市批准的日期)。
3)常见恶性胸水,难于有效的短期稳定控制住。
4)一代药(易,特,凯)耐药后,化疗或者免疫药品PD1治疗后更易引起凶猛的反弹。
5)一代药(易,特,凯)耐药后,容易合并T790和CMET共存, 但因为丰度低或者突变基因的数量不足, 导致基因检测报告不能准确反映出来,通常体现 T790M 或者 CMET 阴性结果。 另一个角度, 也意味着9291(奥西替尼)或者 184(卡博替尼)即使有效也容易在3个月内发生耐药。
6)体现生活质量水平的全身血相也更加容易走向炎症血相----既系统性感染! 这是一个肿瘤微环境高速进化必备的一个炎症状态,体感和免疫力变的非常孱弱和虚弱无力、发烧、贫血、高凝血指标......等等伴随,难以轻松消除和赶离, 炎症+血栓,此时变得比肿瘤更让人担忧和害怕。
一旦抗癌,终身抗炎,终身抗栓!
为何19和21基因突变是两个完全不同的独立突变
原因分析
1) 除了基因层面本质的差异, 最重要一代药耐药时间的人群比例很大的不同。
实战中,晚期21突变L858R存在20%的一代药原发耐药突变(19突变比例太低); 晚期21突变存在55%比例的一代药在4-7个月耐药特征(19突变比例很低); 晚期21突变存在25%的一代药超过1年以上耐药的比例(19突变却占尽优势)
2)治疗手段的不同。
实战中,21突变确诊后一线化疗的(2-4次)获益明显优于19突变,而一代药耐药后,19突变化疗的获益明显优于21突变。 这与NCCA肺癌治疗手册中EGFR和ALK突变的选择策略有略微的见解不同。
下图也思考了19和21突变一代药耐药后的治疗方式的选择应有所不同:
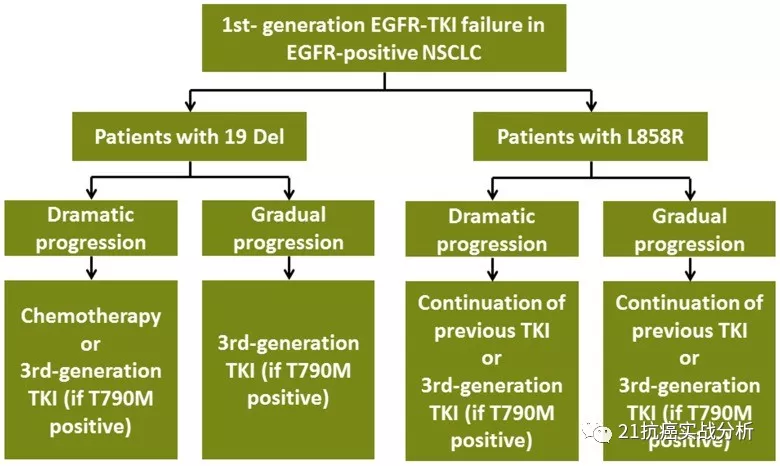
上图坚定了19突变一代药耐药后对化疗(进展慢)和三代药9291(进展快)的优先选择; 相反, 21突变一代药耐药后对化疗的选择竟然没有极力推荐(无论进展快慢),反而推荐靶向持续和三代药9291(如果T790阳性),这反应了一个问题:
相比较于19基因突变, 21基因突变存在更多不确定性和复杂难度,进而会影响在治疗方式上的大不同。 这点, 与我们实战发现的获得性耐药突变的复杂程度,高度稳合,也说明了21突变的复杂程度和艰难程度更高。
实战思考,晚期21基因外显子L858R突变4-7个月一代药耐药后的对策
1提前进入延缓一代药(易、特、凯)耐药期超过4-7个月的用药策略。
针对确诊既多发转移的,尤其提示肿瘤微环境进化状态活跃的,在一代靶向药开始后的第3个月,选择性的联合CMET抑制剂184(卡博替尼)和 多吉美(184+多吉美),形成V+V联合以及最多靶点药的组合),先清理可能存在的各类复杂靶点通路逃逸的表达丰度和对肿瘤微环境中血管生成的影响,同时再联合一些直接针对肿瘤代谢功能恢复的DCA和高浓VC的组合,尤其能对癌细胞的线粒体有着使其正常化的本质功能,进而有希望改变肿瘤微环境中的耐药活跃因素,但又无任何明显副作用。
长远来看,对后期的长期战略,削减21突变的基因合并复杂程度有很着很好的帮助,尤其对于TP53这类当前没有药物的抑癌基因突变的影响有着很高的价值。(后续文章我们会专门分析TP53对EGFR抑制剂耐药的影响力)
2一旦发生4-7个月一代药耐药,靶向轮换 + 肿瘤5卫士的联合是最优选择, 没有之一(癌负荷小没有肺部以外区域转移的除外)。
如果9291(奥西替尼)有,不要持续使用超过3个月, 第2个月应该坚决轮换, 避免持续使用9291耐药, 一旦9291耐药, 将会在后期治疗过程中非常被动。
通过3天循环的靶向轮换联合用药,稳稳控制住两个共存的、主要的低丰度获得性耐药突变的蛋白表达:T790M 和 CMET。 所以,以 9291 为主力的联合用药同时抑制多个获得性基因的蛋白表达,尤其显得重要。(这里提示下:基因检测报告里并不一定能体现出T790M和CMET基因蛋白表达的高低,此时经验更为重要)
同时,考虑到其它共存的稀少耐药突变对放化疗和PD1的抵抗性,但又没有对应的靶向药上市(譬如TP53、RB1、PI3K,、KRAS等),推荐一些激活免疫细胞的药品去影响肿瘤微环境的进化的速度和肿瘤癌细胞代谢,同时控制肿瘤的炎症环境,影响肿瘤微环境进化的活跃度,进而让靶向轮换发挥更大的价值——长期稳定控制。
我们统称这些低、甚至无副作用的药物为:肿瘤5卫士, 这是肿瘤形成惰性的主要方式。 譬如提及的日本巨噬细胞激活因子辅助疗法、美国的DCA辅助疗法、以及广东祈福医院的高浓VC点滴的疗法很值得参考, 以及靶向轮换联合低剂量的PD1或者PDL1 (5卫士之一), 靶向轮换联合贝伐单抗(5卫士之一)。
目前, 草根病友实战中, 此方法的效果有效率和总生存期表现最佳。
3化疗仍然是不可忽略的方式选择。
选择化疗的状况通常有3种:1)当发现两个以上的稀少耐药突变共存,但又没有靶向药可用稳定控制并且病情进展时。 2)当癌负荷不高,没有过多转移,肿瘤微环境进化能力并不强大。 3)具备基本的血相基础,能对化疗耐受。 所以化疗的价值仍然不可缺少,但需把握几点:
化疗期间联合5卫士,共同控制多个稀少耐药突变的共存:譬如 化疗药 + 贝伐单抗;化疗药 + DCA + 高浓VC; 化疗药 + PD1(低剂量)
化疗2次如果发现无效失败, 应该及时叫停, 保护好自身的血相, 立即恢复早前的靶向轮换,恢复靶向轮换 + 肿瘤5卫士的联合,期待再次能稳定控制。
发生脑膜转移并且靶向轮换控制不住且脑放条件也不存在时,利用培美的鞘内注射可以作为一个选项。
过去3年中, 身边 80% 掉队的病友就是这个类型(21突变L858R一代药在4-7个月耐药),想起来唏嘘不已, 感叹肺癌症治疗过程中的风险和多变。
可喜的是,多年来战友们经验的积累和点滴的记录汇总,今天写下来尤为珍贵。让我们草根能充分面对和提前预防风险陷阱,及时改变我们对21突变的观念和认知,也让更多21突变的草根病友高度重视这个最具难度和挑战的凶险类别之一,不再因为有幸运的21突变而大意放松警惕,随时关注对21突变4-7个月一代药耐药的风险的战略性思考,进而达到我们期待的生活质量和战略目标!
http://mp.weixin.qq.com/s/hJm0vtQhyfBzATiZpFL7XQ
没有任何人比我们更懂得和了解21突变的痛,对于此点从未怀疑。
因为在过往3年多的日夜里, 我们从未停止思考为何过往掉队战友中,80% 的比例都属于这个最凶险的类型(21突变L858R 显子4-7个月内易瑞沙、特罗凯、凯美纳短期耐药)? 于是我们花了最多的时间来关注掉队,而不是关注成功,这将更有助于更快地找到正确的实战方向!
2017年,广东省医吴教授的文章第一次提出了19和21突变是两个完全不同的基因类型, 应把21突变和19突变独立进行单独分析。这基本颠覆了以前把19和21基因突变经常混在一起作为对比OS和PFS的传统习惯。
这篇文章我认为是一个巨大的突破和创新---惊叹能保持质疑过往已经落定的固有结论和习惯。因此,这篇研究档案我一直收藏至今,为敢于创新、敢于否定旧有传统认知的广东精神点赞! 这种精神一直支撑着前进,无论是经济领域还是科技领域、医疗领域。
要总结,自然要从晚期的21基因突变类型开始,才能找到真谛,这正是中国草根大多正在面对的实际情况 ---- 发现肺癌既已经晚期。
21基因突变包含了多个不同的外显子,尤其L861Q和L858R占据了90% 以上的比例,而L858R在两个常见的外显子中,又占据了90% 以上的比例,几乎可以作为21基因突变的代名词。 下面主要分析L858R类型, L861Q将放在另外篇幅单独分析。
在其中,CMET扩增或突变以及高表达占据了几乎 90% 的比例(注意:基因报告并不能适时的体现这点)。 以上通常是21突变L858R病友一开始服用易瑞沙、特罗凯、凯美纳在1-3个月内直接无效的主要原因,因而XL184(卡博替尼)和 克唑替尼 此类 CMET 抑制剂经常能力挽狂澜。 挽救了无数的生命, XL184(卡博替尼)的传奇故事我会在后篇单独讲解。
——从来没有发现EGFR基因突变中哪个基因突变如21基因突变的L858R类型和 Cmet基因有着如此紧密的联系!
在这些因为1年之外到2年内发生的获得性耐药突变中,T790M类型占据50%的比例以上, 并经常能从9291(奥西替尼)药物中受益。
而比较特殊的是:超过2年服用一代药才耐药的21突变L858R类型,这类获得性耐药突变中的 T790M 基因突变并不高于50%以上。 相反,发现稀少耐药突变的比例并不低,譬如:PI3K、HER2、TP53 等等。 这预示着9291的成功率并不会因为一代药(特罗凯、易瑞沙、凯美纳)吃的时间越久,因而9291的成功率就越高。 这是一个惊讶的发现。
在我接触的多位把易瑞沙或者特罗凯吃了2年或者3年以上耐药的21基因L858R突变的病友,我并没有发现 9291 能带来多大受益,相反还遭遇更多的没有药物可用的快速进展的糟糕状态。
没错,这个55% 的比例会让你目瞪口呆! 这颠覆了以前的研究数据动辄认为21突变是幸福突变并且一代药能轻松吃一年没有问题的认知。 同时,更大的威胁是:即使 9291 有效, 也会短期在1-3个月内短期耐药。
21基因突变L858R同时与更多的获得性稀少耐药突变共存才是导致4-7个月短期耐药的主要诱因, 也直接造成了这个结果:
短期耐药、短期再耐药、短期再度耐药!
下图分享两位21突变L858R短期在4-7个月内一代药(易瑞沙、特罗凯、凯美纳)耐药后,9291再度马上3个月内耐药失败的基因检测报告:
-------从来没有哪个基因突变如21基因突变(L858R显子)和稀少耐药基因突变有着如此紧密的联系, 尤其常见TP53基因。 这正是挑战和凶险所在!
1)确诊晚期患者,通常有肺部区域以外的多发转移(骨,脑,肝,肾等),癌负荷大,说明肿瘤进化的顽强程度。
2)获得性耐药突变T790M丰度低或者阴性,最容易和其它稀少抑癌基因突变共存(尤其TP53基因), 导致9291在1-3个月内耐药或者直接无效。
(注意:医院自身内部的基因检测报告,在目前仍然达不到外部的专业基因检测公司的全面性, 那些稀少耐药基因突变所对应的靶向药,却一直空缺,没有正式上市,简单说既还在临床, 尽管已经临床了“很多年,很多年”, 但看不到上市批准的日期)。
3)常见恶性胸水,难于有效的短期稳定控制住。
4)一代药(易,特,凯)耐药后,化疗或者免疫药品PD1治疗后更易引起凶猛的反弹。
5)一代药(易,特,凯)耐药后,容易合并T790和CMET共存, 但因为丰度低或者突变基因的数量不足, 导致基因检测报告不能准确反映出来,通常体现 T790M 或者 CMET 阴性结果。 另一个角度, 也意味着9291(奥西替尼)或者 184(卡博替尼)即使有效也容易在3个月内发生耐药。
6)体现生活质量水平的全身血相也更加容易走向炎症血相----既系统性感染! 这是一个肿瘤微环境高速进化必备的一个炎症状态,体感和免疫力变的非常孱弱和虚弱无力、发烧、贫血、高凝血指标......等等伴随,难以轻松消除和赶离, 炎症+血栓,此时变得比肿瘤更让人担忧和害怕。
一旦抗癌,终身抗炎,终身抗栓!
1) 除了基因层面本质的差异, 最重要一代药耐药时间的人群比例很大的不同。
实战中,晚期21突变L858R存在20%的一代药原发耐药突变(19突变比例太低); 晚期21突变存在55%比例的一代药在4-7个月耐药特征(19突变比例很低); 晚期21突变存在25%的一代药超过1年以上耐药的比例(19突变却占尽优势)
2)治疗手段的不同。
实战中,21突变确诊后一线化疗的(2-4次)获益明显优于19突变,而一代药耐药后,19突变化疗的获益明显优于21突变。 这与NCCA肺癌治疗手册中EGFR和ALK突变的选择策略有略微的见解不同。
下图也思考了19和21突变一代药耐药后的治疗方式的选择应有所不同:
上图坚定了19突变一代药耐药后对化疗(进展慢)和三代药9291(进展快)的优先选择; 相反, 21突变一代药耐药后对化疗的选择竟然没有极力推荐(无论进展快慢),反而推荐靶向持续和三代药9291(如果T790阳性),这反应了一个问题:
相比较于19基因突变, 21基因突变存在更多不确定性和复杂难度,进而会影响在治疗方式上的大不同。 这点, 与我们实战发现的获得性耐药突变的复杂程度,高度稳合,也说明了21突变的复杂程度和艰难程度更高。
同时,考虑到其它共存的稀少耐药突变对放化疗和PD1的抵抗性,但又没有对应的靶向药上市(譬如TP53、RB1、PI3K,、KRAS等),推荐一些激活免疫细胞的药品去影响肿瘤微环境的进化的速度和肿瘤癌细胞代谢,同时控制肿瘤的炎症环境,影响肿瘤微环境进化的活跃度,进而让靶向轮换发挥更大的价值——长期稳定控制。
我们统称这些低、甚至无副作用的药物为:肿瘤5卫士, 这是肿瘤形成惰性的主要方式。 譬如提及的日本巨噬细胞激活因子辅助疗法、美国的DCA辅助疗法、以及广东祈福医院的高浓VC点滴的疗法很值得参考, 以及靶向轮换联合低剂量的PD1或者PDL1 (5卫士之一), 靶向轮换联合贝伐单抗(5卫士之一)。
目前, 草根病友实战中, 此方法的效果有效率和总生存期表现最佳。
化疗期间联合5卫士,共同控制多个稀少耐药突变的共存:譬如 化疗药 + 贝伐单抗;化疗药 + DCA + 高浓VC; 化疗药 + PD1(低剂量)
化疗2次如果发现无效失败, 应该及时叫停, 保护好自身的血相, 立即恢复早前的靶向轮换,恢复靶向轮换 + 肿瘤5卫士的联合,期待再次能稳定控制。
发生脑膜转移并且靶向轮换控制不住且脑放条件也不存在时,利用培美的鞘内注射可以作为一个选项。
可喜的是,多年来战友们经验的积累和点滴的记录汇总,今天写下来尤为珍贵。让我们草根能充分面对和提前预防风险陷阱,及时改变我们对21突变的观念和认知,也让更多21突变的草根病友高度重视这个最具难度和挑战的凶险类别之一,不再因为有幸运的21突变而大意放松警惕,随时关注对21突变4-7个月一代药耐药的风险的战略性思考,进而达到我们期待的生活质量和战略目标!
http://mp.weixin.qq.com/s/hJm0vtQhyfBzATiZpFL7XQ